Bệnh viện Ung bướu Hà Nội - Nơi gửi gắm niềm tin và hy vọng
Thứ Hai - Thứ Sáu:
6h00 - 12h00 & 13h00 - 17h00(Thứ 7 khám theo yêu cầu: 7h00 - 12h00)
Email:
bvubhn@hanoi.gov.vnHotline:
1900 8198CÁC PHƯƠNG PHÁP ĐIỀU TRỊ BỆNH UNG THƯ BIỂU MÔ TẾ BÀO GAN - VAI TRÒ CỦA PHẪU THUẬT
22/06/2024 - 03:37
Ung thư gan là sự tăng trưởng và phát triển không kiểm soát của các tế bào ung thư tại gan (UTBMTBG), trong đó ung thư biểu mô tế bào gan là loại tổn thương thường gặp nhất, chiếm khoảng 90% trong các loại ung thư tại gan. Theo Globocan 2020 mỗi năm trên toàn thế giới có khoảng 905.677 ca mới mắc (chiếm 4,7%) và 830.180 ca tử vong (chiếm 8,3%); đứng vị trí thứ 5 trong số các ung thư thường gặp ở nam; đứng vị trí thứ 7 trong số các ung thư thường gặp ở nữ giới. Tại Việt Nam ung thư gan đứng hàng thứ nhất kể cả về tỷ lệ mắc và tỷ lệ tử vong với hơn 26.400 người mắc mới và hơn 25.200 người tử vong.
1. Tổng quan các phương pháp điều trị UTBMTBG
Điều trị ung thư UTBMTBG phụ thuộc vào đặc điểm khối u (số lượng, vị trí, kích thước), giai đoạn bệnh, chức năng gan, các bệnh lý tại gan và ngoài gan kèm theo, thể trạng của người bệnh… Các phương pháp điều trị UTBMTBG hiện nay:
- Phẫu thuật cắt gan: cắt bỏ phần gan mang ung thư.
- Ghép gan: phẫu thuật toàn bộ gan người bệnh và thay thế bằng gan ghép từ người hiện tạng.
- Phá hủy u gan tại chỗ: Phá hủy khối u tại chỗ (đốt u) có thể thực hiện bằng sóng cao tần (Radiofrequency Ablation-RFA), bằng vi sóng (Microwave Ablation-MWA), bằng cách tiêm cồn vào khối u (Percutaneous Ethanol Injection-PEI) hay bằng đốt lạnh (cryoablation).
- Đưa hóa chất hoặc chất phóng xạ trực tiếp vào khối u: Dùng ống catheter luồn từ mạch máu ngoại vi vào mạch máu nuôi khối u, bơm hóa chất hoặc hạt phóng xạ đồng thời làm tắc mạch nuôi u.
- Xạ trị: dùng tia phóng xạ để tiêu diệt khối u. Các kỹ thuật xạ: xạ chiếu ngoài, xạ phẫu, xạ phẫu định vị thân.
- Các phương pháp điều trị toàn thân: sử dụng hóa chất, liệu pháp điều trị đích, liệu pháp điều trị miễn dịch nhằm tiêu diệt tế bào ung thư hoặc kìm hãm sự phát triển khối u.
- Điều trị giảm nhẹ: điều trị theo triệu chứng ở những bệnh nhân giai đoạn muộn, chức năng gan kém.
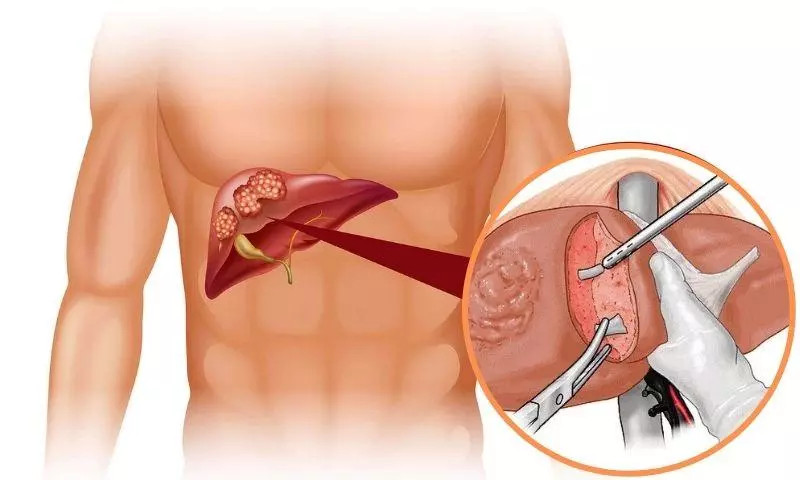
2. Phẫu thuật cắt gan
Phẫu thuật cắt gan được coi là điều trị triệt để đối với UTBMTBG. Hiện nay chưa có đồng thuận trên thế giới về tình trạng u và mức độ bảo tồn chức năng gan để đạt được hiệu quả sống còn phù hợp khi chỉ định cắt gan. Theo Hướng dẫn chẩn đoán và điều trị UTBMTBG của Bộ Y tế ban hành năm 2020, phẫu thuật cắt gan nên được thực hiện đối với các trường hợp:
- Phần gan có khối u dự kiến cắt bỏ được (theo giải phẫu hay không theo giải phẫu).
- Thể tích gan dự kiến còn lại phù hợp với bệnh nhân.
- Chức năng gan là Child-Pugh A đến B7.
- Điểm hoạt động cơ thể (Performance Status - PS) 0-2, không có di căn xa.
- Nên xem xét phẫu thuật cắt gan cho các trường hợp có huyết khối tĩnh mạch cửa cùng bên với phần gan định cắt, cũng như các trường hợp có tổn thương di căn ngoài gan (hạch cuống gan, tuyến thượng thận, di căn tại mạc nối lớn, …) có thể lấy bỏ được khi phẫu thuật cắt gan.
Có 2 điểm quan trọng nhất khi cắt gan là chảy máu và bảo vệ nhu mô gan lành trong phẫu thuật. Một số kỹ thuật cắt gan được áp dụng ở Việt Nam và trên thế giới như: Kỹ thuật cắt gan của Tôn Thất Tùng, Kỹ thuật cắt gan theo Lortat-Jacob, Kỹ thuật cắt gan theo Henri-Bismuth, Kỹ thuật cắt gan theo Takasaki...
Một số tai biến, biến chứng của phẫu thuật cắt gan:
- Chảy máu: đây là biến chứng thường gặp nhất sau mổ cắt gan, tỉ lệ biến chứng này khoảng từ 4-10% tùy theo từng nghiên cứu.
- Rò mật: do thương tổn đường mật trong gan (diện cắt gan) hoặc ngoài gan.
- Áp xe tồn dư: do dịch trong ổ bụng sau cắt gan không tiêu được hoặc không được dẫn lưu triệt để bị nhiễm trùng tạo thành ổ áp xe ở diện cắt hoặc dưới hoành.
- Suy gan sau mổ: là biến chứng nặng nhất sảy ra sau mổ cắt gan, thường gặp ở những trường hợp cắt gan lớn. Suy gan sau mổ được biểu hiện bởi nhiều triệu chứng khác nhau, như: vàng da, dịch cổ trướng, rối loạn đông máu, hôn mê gan, tử vong.
Lập kế hoạch trước mổ là phương pháp hạn chế tai biến, biến chứng, một số phương pháp đánh giá trước mổ được khuyến cáo:
- Đánh giá chức năng gan trước mổ: sử dụng các bảng phân loại chức năng gan (như bảng Child-Pugh), đo độ thanh thải ICG.
- Đo thể tích gan còn lại: thường sử dụng khi cắt gan lớn. Theo khuyến cáo, thể tích gan còn lại tối thiểu là 30% ở gan lành, 40% ở gan nhiễm mỡ và 50% ở gan xơ.
- Dựng hình mạch máu, dựng hình đường mật trên CT Scaner, MRI giúp khảo sát cấu trúc giải phẫu, phát hiện những bất thường mạch máu, đường mật và đưa ra chiến lược phẫu thuật hiệu quả.
- Nút tĩnh mạch cửa trước mổ: áp dụng trong trường hợp cắt gan lớn, thể tích gan còn lại không đảm bảo. Việc gây tắc nhánh tĩnh mạch cửa bên dự kiến cắt bỏ làm phì đại bên gan lành và teo nhỏ bên cắt bỏ, nhằm đảm bảo thể tích gan còn lại cho phẫu thuật.
Một số tiến bộ trong kỹ thuật cắt gan:
- Phẫu thuật xâm lấn tối thiểu: bao gồm phẫu thuật nội soi, phẫu thuật robot. Ngày càng được sử dụng rộng rãi ở các trung tâm gan mật, với ưu điểm giúp giảm đau, nhanh hồi phục, thẩm mỹ hơn mà vẫn đạt hiệu quả về mặt ung thư so với mổ mở.
- Các phương tiện cắt nhu mô gan: để hạn chế chảy máu trong mổ, mang lại trường mổ rõ ràng hơn, bên cạnh các phương tiện cắt nhu mô gan truyền thống (dao điện đơn cực, lưỡng cực), hiện nay các trung tâm cắt gan đều áp dụng những phương tiện mới như: dao siêu âm, dao hàn mạch, dao CUSA (sử dụng sóng siêu âm để phá hủy tế bào gan, để lại mạch máu và đường mật), dao Water-Jet (sử dụng tia nước cường độ cao phá hủy mô gan, không ảnh hưởng mạch máu, đường mật)…
3. Ghép gan
Phẫu thuật ghép gan là biện pháp duy nhất có thể giúp bệnh nhân điều trị cả UTBMTBG lẫn bệnh lý gan nền. Chỉ định ghép gan theo tiêu chuẩn Milan: chỉ có 01 u với kích thước khối u không quá 5cm, hay không quá 03 u với kích thước mỗi u không quá 3cm.
Ghép gan từ người cho sống (living donor liver transplantation) là một tiến bộ trong phẫu thuật gan mật và ghép tạng. Những tiến bộ và đổi mới đã được áp dụng trong tuyển chọn, trong kỹ thuật mổ (nhất là trong cắt gan phải) và điều trị sau phẫu thuật ghép nhằm đạt được sự an toàn tối đa đối với người cho và người nhận gan. Đặc biệt, việc áp dụng phẫu thuật nội soi hoặc nội soi hỗ trợ trong cắt lấy gan từ người cho sống đã bước đầu được áp dụng thành công, giúp giảm thiểu các biến chứng cho người cho gan.
4. Kết luận
Phẫu thuật là một trong những phương pháp điều trị triệt để ung thư gan, tuy nhiên đây là phẫu thuật lớn, phức tạp, có nhiều rủi ro, tai biến. Việc lập kế hoạch trước mổ, kiểm soát nguồn cấp máu gan trong mổ, ứng dụng những kỹ thuật, phương tiện mới giúp cho phẫu thuật gan ngày càng an toàn hơn và ứng dụng nhiều hơn trong các cơ sở y tế.
Người viết: BSCKII. Võ Quốc Hoàn – Khoa Ngoại Tổng hợp, Bệnh viện Ung Bướu Hà Nội
Người duyệt: BSCKII. Lê Văn Thành – Trưởng Khoa Ngoại Tổng hợp, Bệnh viện Ung Bướu Hà Nội
Nguồn tài liệu tham khảo:
1. Hướng dẫn chẩn đoán và điều trị ung thư biểu mô tế bào gan (Ban hành kèm theo Quyết định số 3129/QĐ-BYT ngày 17 tháng 07 năm 2020)
2. Liver Cancer Causes, Risk Factors, and Prevention was originally published by the National Cancer Institute. Link: https://www.cancer.gov/types/liver/what-is-liver-cancer/causes-risk-factors
3. Petrick JL, Campbell PT, Koshiol J, et all. Tobacco, alcohol use and risk of hepatocellular carcinoma and intrahepatic cholangiocarcinoma: The Liver Cancer Pooling Project. Br J Cancer. 2018 Apr;118(7):1005-1012. doi: 10.1038/s41416-018-0007-z. Epub 2018 Mar 9. PMID: 29520041; PMCID: PMC5931109.