Bệnh viện Ung bướu Hà Nội - Nơi gửi gắm niềm tin và hy vọng
Thứ Hai - Thứ Sáu:
6h00 - 12h00 & 13h00 - 17h00(Thứ 7 khám theo yêu cầu: 7h00 - 12h00)
Email:
bvubhn@hanoi.gov.vnHotline:
1900 8198UNG THƯ PHỔI TẾ BÀO NHỎ: NGUYÊN NHÂN, TRIỆU CHỨNG, CÁCH ĐIỀU TRỊ
22/06/2024 - 03:37

1. TỔNG QUÁT
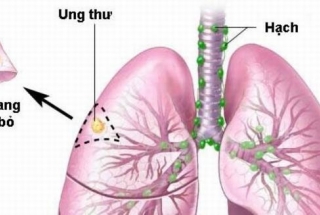
Ung thư phổi là một căn bệnh ung thư ác tính, xảy ra khi các tế bào gây ung thư phát triển mạnh mẽ trong các mô phổi. Có hai phân loại chính của ung thư phổi: ung thư phổi tế bào nhỏ và ung thư phổi không phải tế bào nhỏ (NSCLC). Hai loại này có tiên lượng và cách điều trị khác nhau.
Khoảng 15% trường hợp ung thư phổi là ung thư phổi tế bào nhỏ. Ung thư phổi tế bào nhỏ có 3 điểm căn bản khác với ung thư phổi không tế bào nhỏ là:
· Tiến triển nhanh đến di căn và tử vong, ung thư phổi tế bào nhỏ giai đoạn khu trú nếu không được điều trị thời gian sống khoảng 12 -15 tuần, ở giai đoạn lan tràn từ 6 – 9 tuần.
· Ở nhiều bệnh nhân, ung thư phổi tế bào nhỏ tiết ra chất nội tiết thần kinh biệt hóa gây ra các hội chứng cận ung thư trên lâm sàng.
· Ung thư phổi tế bào nhỏ rất nhạy cảm với điều trị bằng hóa trị và xạ trị. Do đặc thù của ung thư phổi tế bào nhỏ tiến triển nhanh tới di căn xa, đặc biệt nhạy cảm với hóa trị nên hóa xạ trị đóng vai trò chủ yếu trong điều trị ung thư phổi tế bào nhỏ.
2. TRIỆU CHỨNG
Ở giai đoạn sớm, ung thư phổi tế bào nhỏ phát triển âm thầm, triệu chứng nghèo nàn hoặc không triệu chứng.
Ở giai đoạn tiến triển, triệu chứng đa dạng tùy theo vị trí u, mức độ lan rộng của tổn thương.
Các dấu hiệu và triệu chứng phổ biến nhất của ung thư phổi tế bào nhỏ bao gồm:
· Ho
· Tức ngực
· Khó thở
· Ho ra máu
· Thở khò khè
· Khàn tiếng
· Nhiễm trùng tái phát như viêm phế quản và viêm phổi
· Giảm cân và chán ăn
· Mệt mỏi
Các dấu hiệu và triệu chứng di căn có thể bao gồm những điều sau:
· Đau xương
· Đau bụng hoặc đau lưng
· Các triệu chứng về thần kinh như đau đầu, yếu hoặc tê bì chân tay, chóng mặt và co giật
Các hội chứng cận ung thư:
· Ngón tay dùi trống
· Đái tháo nhạt
· Hội chứng Cushing
· Tăng calci máu
3. CÁC YẾU TỐ NGUY CƠ
· Thuốc lá và hút thuốc lá: Khói thuốc lá làm tổn thương các tế bào trong phổi, khiến các tế bào phát triển không bình thường. Nguy cơ hút thuốc lá dẫn đến ung thư cao hơn đối với những người hút thuốc nhiều và/hoặc trong thời gian dài. Tiếp xúc thường xuyên với khói thuốc lá, thuốc lào, xì gà hoặc tẩu của người khác có thể làm tăng nguy cơ ung thư phổi của một người, ngay cả khi người đó không hút thuốc. Đây được gọi là hút thuốc lá “thụ động”. Hút cần sa và sử dụng thuốc lá điện tử cũng có thể làm tăng nguy cơ ung thư phổi, nhưng nguy cơ thực sự là chưa rõ.
· Amiăng: Đây là những tinh thể giống như sợi tóc được tìm thấy trong nhiều loại đá và thường được sử dụng làm vật liệu cách nhiệt chống cháy trong các tòa nhà. Khi hít phải sợi amiăng, chúng có thể gây kích ứng phổi. Nhiều nghiên cứu cho thấy sự kết hợp giữa hút thuốc và tiếp xúc với amiăng là đặc biệt nguy hiểm. Những người làm việc với amiăng trong các công việc như đóng tàu, khai thác amiăng, cách nhiệt, hoặc sửa chữa phanh ô tô và những người hút thuốc có nguy cơ phát triển ung thư phổi không tế bào nhỏ cao hơn. Sử dụng thiết bị thở bảo vệ làm giảm nguy cơ này.
· Radon: Đây là một loại khí vô hình, không mùi do một số loại đất và đá thải ra một cách tự nhiên. Tiếp xúc với radon có liên quan đến việc tăng nguy cơ mắc một số loại ung thư, bao gồm cả ung thư phổi. Hầu hết các cửa hàng phần cứng đều có bộ dụng cụ kiểm tra mức radon tại nhà và các tầng hầm có thể được thông gió để giảm tiếp xúc với radon.
· Các chất khác: Các chất khác như khí hoặc hóa chất tại nơi làm việc hoặc trong môi trường có thể làm tăng nguy cơ phát triển ung thư phổi của một người. Ở một số nơi trên thế giới, những người tiếp xúc với ngọn lửa nấu nướng từ than hoặc gỗ có thể làm tăng nguy cơ ung thư phổi. Ngoài ra, khói từ khí diesel hoặc từ kim loại hàn có thể làm tăng nguy cơ ung thư phổi. Các yếu tố khác có thể làm tăng nguy cơ ung thư phổi bao gồm tiếp xúc với bức xạ, asen, niken và crom.
· Di truyền: Một số người có khuynh hướng di truyền đối với bệnh ung thư phổi. Ngay cả khi họ không bao giờ hút thuốc lá, những người có cha hoặc mẹ, anh, chị, em ruột bị ung thư phổi có thể có nguy cơ cao tự phát triển bệnh ung thư phổi do thay đổi gen
Cách hiệu quả nhất để phòng ngừa ung thư phổi là:
· Bỏ hút thuốc lá
· Tránh hít khói thuốc
· Tập thể dục thường xuyên
· Tăng cường chế độ ăn nhiều rau xanh và trái cây
· Tránh tiếp xúc với phóng xạ và kim loại nặng
· Khám sức khỏe định kỳ hàng năm
Đồng thời hãy thực hiện việc tầm soát ung thư phổi sớm nhất có thể ngay khi thấy các dấu hiệu bất thường. Việc này sẽ giúp phát hiện sớm và điều trị kịp thời tránh những điều đáng tiếc xảy ra.
4. ĐIỀU TRỊ
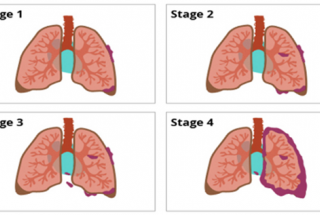
Ung thư phổi tế bào nhỏ phát hiện càng sớm, điều trị càng hiệu quả. Tùy từng giai đoạn bệnh mà phương pháp điều trị sẽ khác nhau, phương thức điều trị có thể đơn thuần hoặc phối hợp nhiều phương pháp. Các biện pháp điều trị chủ yếu là hóa trị và xạ trị. Do đặc điểm tiến triển nhanh tới di căn xa và là loại nhạy cảm với điều trị hóa chất nên hóa trị liệu đống vai trò chủ đạo trong điều trị ung thư phổi tế bào nhỏ. Phương thức điều trị phổ biến cho cả giai đoạn khu trú và lan tràn là hóa chất kết hợp với tia xạ. Hóa chất giúp giảm tỷ lệ tái phát, di căn xa và kéo dài thời gian sống them cho người bệnh. Bên cạnh các phương pháp điều trị truyền thống là: Phẫu thuật, xạ trị, hóa chất, ngày nay, với sự tiến bộ của y học , ngày càng nhiều phương pháp điều trị ung thư phổi không tế bào nhỏ ra đời, giúp người mắc bệnh có thêm cơ hội sống.
Các phương pháp điều trị:
· Phẫu thuật
Phẫu thuật được chỉ định ở giai đoạn sớm (giai đoạn I – IIA). Phương pháp phẫu thuật là cắt thùy phổi và vét hạch trung thất. Đánh giá tổn thương hạch sau phẫu thuật: nếu hạch di căn: hóa trị + xạ trị sau phẫu thuật, nếu hạch không di căn: hóa trị sau phẫu thuật
· Hóa chất
Ung thư phổi tế bào nhỏ tiến triển nhanh tới di căn xa vì vậy hoá trị là phương pháp điều trị chính trong tất cả các giai đoạn.
Hóa trị thường được sử dụng là các phác đồ có: Etoposide hoặc Irinotecan kết hợp với một thuốc nhóm Platium như Cisplatin hoặc Carboplatin.
Các bệnh nhân ở giai đoạn khu trú thường được điều trị hóa xạ đồng thời hoặc hóa xạ tuần tự tùy thuộc thể trạng bệnh nhân. Các bệnh nhân ở giai đoạn lan tràn việc điều trị hóa chất đóng vai trò chủ đạo.
Những tác dụng phụ của hóa chất tùy thuộc vào thể trạng bệnh nhân và liều lượng hóa chất. Các tác dụng phụ có thể gặp như: chán ăn, buồn nôn, nôn, nhiễm khuẩn, rụng tóc, tiêu chảy.
· Xạ trị
Giai đoạn khu trú: hóa xạ trị đồng thời là điều trị chuẩn so với hóa xạ trị kế tiếp, việc xạ nên tiến hành sớm, ngay chu kỳ 1 hoặc 2 của hóa trị
Giai đoạn lan tràn: xạ trị khi có đáp ứng hoàn toàn hoặc đáp ứng tốt với hóa trị.
Bệnh nhân giai đoạn khu trú và giai đoạn lan tràn sau khi điều trị hóa trị có đáp ứng, sẽ được cân nhắc chỉ định xạ trị giảm tái phát tại não - đã chứng minh giúp kéo dài thời gian sống thêm của bệnh nhân. Với những bệnh nhân di căn não và di căn xương, điều trị tại não và xương cũng giúp giảm nhẹ triệu chứng cho bệnh nhân.
Xạ trị cũng gây ra các tác dụng phụ cho bệnh nhân như mệt mỏi, chán ăn, đau họng, nuốt khó, một số tác dụng phụ trên da cũng có thể gặp, tuy nhiên nó sẽ mất khi kết thúc quá trình xạ trị. Một tác dụng phụ nghiêm trọng của xạ trị là viêm phổi. Các triệu chứng viêm phổi do xạ nếu nặng có thể phải cần đến các thuốc như Corticoid.
· Liệu pháp miễn dịch
Liệu pháp miễn dịch còn được gọi là liệu pháp sinh học, được thiết kế để tăng cường khả năng phòng thủ tự nhiên của cơ thể để chống lại bệnh ung thư. Nó sử dụng để cải thiện, nhắm mục tiêu hoặc phục hồi chức năng của hệ thống miễn dịch. Ví dụ, con đường PD-1 có thể rất quan trọng trong khả năng kiểm soát sự phát triển ung thư của hệ thống miễn dịch. Việc ngăn chặn con đường này bằng các kháng thể PD-1 và PD-L1 đã làm ngừng hoặc làm chậm sự phát triển của SCLC đối với một số bệnh nhân. Các loại thuốc điều trị miễn dịch sau đây chặn con đường này: Atezolizumab, Nivolumab và Pembrolizumab.
Liệu pháp miễn dịch được sử dụng phối hợp với hóa chất được chỉ đinh trong điều trị bước 1 đối với ung thư phổi tế bào nhỏ giai đoạn lan tràn hoặc chỉ dùng cho bệnh nhân ung thư phổi tế bào nhỏ giai đoạn lan tràn đã thất bại với điều trị hóa chất.
Nhờ các tiến bộ trong chẩn đoán, phát hiện sớm và điều trị, bệnh lý ung thư phổi tế bào nhỏ đã có được nhiều kết quả khả quan và tích cực hơn so với trước đây. Chất lượng sống và thời gian sống cũng được cải thiện một cách đáng kể, mang lại nhiều kỳ vọng hơn cho bệnh nhân.
Biên soạn: ThS.BS. Trần Nguyên Bảo – Khoa Nội I
Kiểm duyệt: TS.BS. Lê Thu Hà – Trưởng khoa Nội I
Thiết kế: ThS. Nguyễn Hà My - Phòng QLCL-CTXH